Diastasi addominale: facciamo chiarezza
Che cosa è la diastasi addominale?
La Diastasi del retto addominale è una condizione piuttosto comune sia nelle donne in gravidanza che in post-partum ed è caratterizzata da una separazione dei due retti dalla linea alba.
La linea alba è la “cucitura centrale” della fascia che ricopre la muscolatura addominale ed è sede inserzionale del retto addominale, obliqui interni esterni e trasverso addominale.
Come e perché si verifica?
La diastasi dei retti si verifica a causa dell’aumento della pressione intra-addominale in cui le forze applicate alla linea alba ne provocano l’allungamento con conseguente allargamento della distanza inter-retto.
La maggior parte degli studi ha convenuto che la distanza inter-retto minima per designare una diastasi è di 2 cm; è più comune dopo la gravidanza, tuttavia, l’obesità e precedenti interventi addominali possono anche essere la causa.
Normalmente si presenta al secondo trimestre di gravidanza con una incidenza che varia dal 66 al 100%; mentre circa il 53% delle donne lo manifesta subito dopo la nascita del bambino a causa dello stress del parto: rilassamento, progesterone ed ormoni estrogeni, stress meccanici posti sulla parete addominale dal feto e spostamento degli organi addominali per fare spazio al bambino portano a cambiamenti elastici del tessuto connettivo, che a loro volta causano diastasi addominale.
Cosa comporta?
Questo cambiamento a livello corporeo della donna fa si che l’integrità, il controllo meccanico e la forza funzionale della parete addominale si riducano e ciò può portare ad alterazione della meccanica del tronco, della stabilità pelvica determinando dolore e instabilità.
Quindi oltre al disagio estetico, la diastasi comporta disturbi muscolo scheletrici e viscerali di varia natura:
- Dolore lombare esacerbato con il movimento (flessione e rotazione del tronco);
- Senso di pesantezza addominale;
- Dolore a livello addominale;
- Difficoltà digestive e respiratorie;
- Possibile presenza di ernia ombelicale
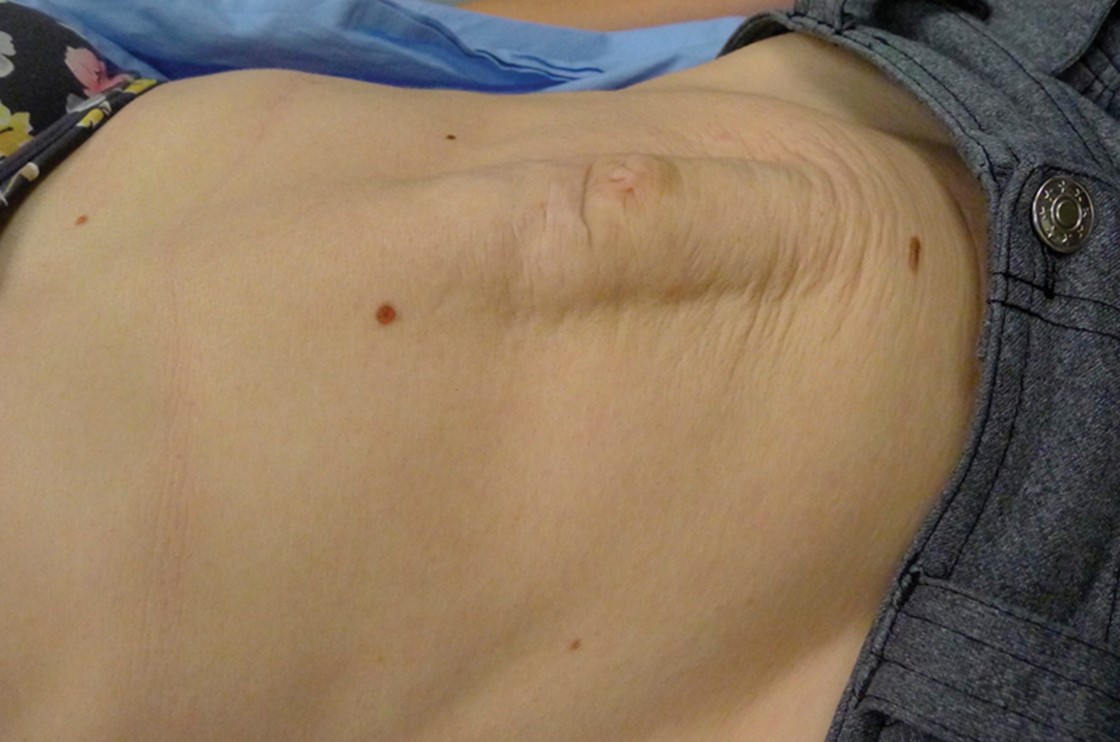
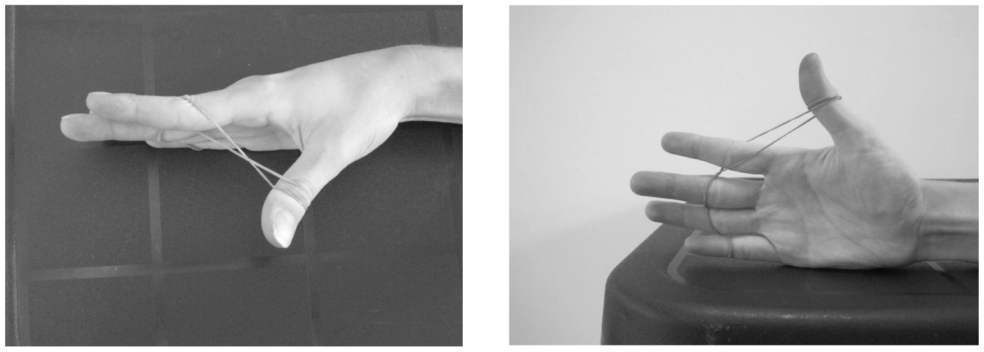
La diagnosi di diastasi dei retti si basa sull’anamnesi e sull’esame obiettivo.
La presenza di un rigonfiamento addominale sulla linea mediana dopo la gravidanza è solitamente diagnostica e l’esame obiettivo può confermare la diagnosi sulla base di un rigonfiamento della linea mediana sopra o sotto l’ombelico che viene amplificato facendo sdraiare il paziente ed eseguire un sollevamento della gamba dritta, o un sollevamento della testa con le ginocchia piegate.
La conferma della diastasi del retto può essere effettuata utilizzando la tomografia computerizzata (TC), la risonanza magnetica o l’ecografia, ma questi test di solito non sono necessari.
Queste modalità di imaging sono utili per misurare la distanza inter-retto prima dell’intervento; tuttavia, possono essere utilizzati anche nel postoperatorio per valutare il successo della riparazione.
La maggior parte delle donne presenta diastasi al di sopra dell’ombelico. E solo una piccola minoranza (11%) al di sotto.
È considerato “normale” se rimane entro 2 cm fino a 1 anno dalla nascita del bambino; sopra i 3 cm risulta essere patologico e può essere di indicazione chirurgica.
Come si tratta?
Il trattamento di elezione iniziale è sempre quello conservativo, basato su esercizio terapeutico.
Studi dimostrano che esercizio terapeutico fatto in modalità adeguate possono ristabilire la normale funzionalità del retto addominale e ridurre la diastasi addominale.
Ma quali esercizi? Ci sono tante tipologie di esercizi: ipopressivi, tipo pilates, esercizi isometrici, esercizi isotonici. Ad oggi non ci sono studi che dimostrano che un esercizio sia migliore di un altro; tuttavia è necessario non creare troppa pressione addominale soprattutto in fase iniziale.
Nel caso in cui il trattamento conservativo fallisce è possibile ipotizzare un intervento chirurgico per poi proseguire successivamente con la fisioterapia.
- Chiarello CM, Falzone LA, McCaslin KE, Patel MN, Ulery KR. The effects of an exercise program on diastasis recti abdominis in pregnant women. J Womens Health Phys Therap.
- Lo T, Candido G, Janssen P. Diastasis of the recti abdominis in pregnancy:risk factors and treatment.
- efficacy of deep core stability exercise program in postpartum women with diastasis recti abdominis: a randomised controlled tria
A cura della dott. ssa
GIULIA SANGUINETTI, PT, OMPT student
- Orthopaedic Manipulative Physical Therapist (OMPT) Student
- Fisioterapista dei disturbi vascuolo-linfatici
- Fisioterapista esperta in fisio-pilates