Mal di schiena in gravidanza: cosa c’è da sapere
Il mal di schiena in gravidanza è molto comune, si stima che la percentuale di donne che soffrono di questi dolori durante la gestazione sia molto alta.
Il dolore si può manifestare in forma lieve solo durante alcune attività oppure può essere intenso e costante e diventare molto invalidante.
Quando si parla di mal di schiena in gravidanza, è molto importante capire l’origine del dolore per orientarsi e agire di conseguenza. Si fa principalmente riferimento a due quadri clinici:
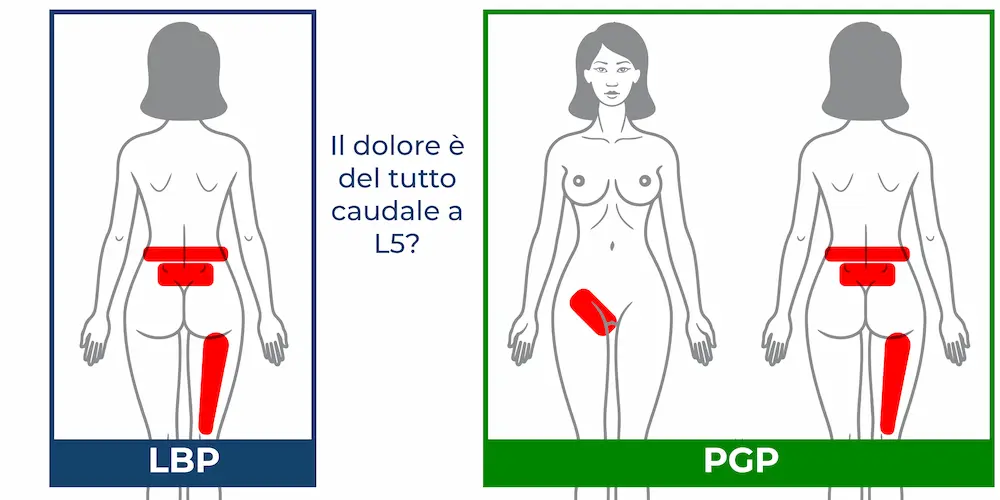
- Dolore Lombare (Low Back Pain, LBP), nella parte bassa della schiena: dolore o limitazione funzionale compreso tra il margine inferiore dell’arcata costale e le pieghe glutee inferiori con eventuale irradiazione posteriore alla coscia ma non oltre il ginocchio.
- Dolore pelvico (Pelvic girdle pain, PGP): in gravidanza è più frequente rispetto
al dolore lombare. È un dolore che si localizza tra la cresta iliaca e piega glutea inferiormente. Può dare una componente di dolore riferito ad inguine e sinfisi pubica e dolore irradiato alla coscia posteriore ma mai oltre il cavo popliteo. Il dolore è del tutto caudale alla quinta vertebra lombare. Quest’ultimo colpisce tra il 56 e l’80% delle donne in gravidanza.
Qual è la causa?
Non è ancora certa la motivazione per cui la gestazione influenzi la storia naturale del dolore lombare; le ipotesi sono diverse. Sicuramente la gravidanza aumenta il carico biomeccanico modificando i normali equilibri posturali e di carico sul rachide. Un’ipotesi alternativa potrebbe essere collegata al fatto che durante la gravidanza avviene un aumento di lassità del tessuto collagene. E’ risaputo che il contenuto ematico di relaxina aumenta di 10 volte con un picco massimo tra la trentottesima e la quarantaduesima settimana di gravidanza. Questo influirebbe soprattutto sull’ articolazione sacroiliaca e sulla sinfisi pubica, ma potrebbe influire anche sulla colonna rendendola meno rigida e in carenza di una muscolatura forte; di conseguenza potrebbe causare nuovi disequilibri con dolore. Ad oggi, il ruolo di tutti questi fattori non è ancora certo.
Come avviene la diagnosi e perché non è consigliato imaging?
Per capire se si tratta di “Pelvic Girdle Pain” è fondamentale rivolgersi a un professionista, che dopo un’ accurata valutazione e tramite test clinici specifici di provocazione del cingolo pelvico, farà la diagnosi.
Le linee guida dicono di non fare imaging se non ci sono quadri importanti (infiammazione, tumori, traumatismi gravi). Ovviamente non si consiglia la RX alle donne in gravidanza. Non possiamo comunque associare alle bio-immagini la fonte del dolore. L’imaging non da informazioni sul dolore o meno. Attraverso la risonanza magnetica si può osservare edema osseo profondo, solo in questo caso da un’informazione correlata a questi problemi. L’ematoma però dev’essere omogeneo e superiore al centimetro.
Quali sono le caratteristiche dei sintomi?
Solitamente nel dolore pelvico, l’insorgenza di dolore avviene dopo circa 30 minuti di cammino o di mantenimento della posizione seduta.
Inoltre, può esserci dolore durante attività quali: girarsi nel letto, igiene intima, infilare il pantalone stando in piedi su una gamba, stare seduti a terra a gambe incrociate, alzarsi dalla sedia.
Quando avviene l’esordio?
In presenza di una paziente in gravidanza la sintomatologia si deve essere manifestata o durante la gravidanza (12-24 settimane, aumentando dalla 24-36 settimana) o nel gap temporale che va dal parto alle 3 settimane successive.
In cosa consiste il trattamento?
Dagli studi fatti fin’ora, si evince che solo il 50% delle donne con dolore pelvico si rivolge a un professionista per essere trattata e si è visto che tra il 68-87% ha beneficio dal trattamento. L’approccio multimodale è il migliore in questi casi; si è visto, in particolare, in particolare, che attraverso l’educazione, l’esercizio terapeutico e la terapia manuale si hanno dei buoni risultati.

Per prima cosa, le donne andrebbero informate che il problema non è di alcun pericolo né per loro né per il loro bambino e che il decorso è solitamente benigno. Successivamente viene raccomandato l’esercizio per ridurre il dolore e si consiglia di eseguire sotto la supervisione di un professionista esercizi di stabilizzazione, di controllo motorio ed esercizi generici di rinforzo, insieme allo stretching. In letteratura, si è visto che ha una buona evidenza anche il massaggio perineale autoindotto per diminuire i danni da parto. Inoltre, si è constatato che solo per brevi periodi può essere utile l’uso della cintura pelvica. Il training cognitivo-comportamentale può essere di aiuto in caso di dolore cronico.
A cura di:
NOEMI MARINARI, PT, OMPT student

