Protesi di ginocchio
i tratta di un intervento chirurgico di sostituzione dell’articolazione del ginocchio con una protesi anatomica composta da materiali diversi. L’operazione si rende necessaria quando l’articolazione, subisce un grave danno. L’applicazione della protesi mira a ristabilire la normale mobilità articolare, che potrebbe essere, irrimediabilmente compromessa.
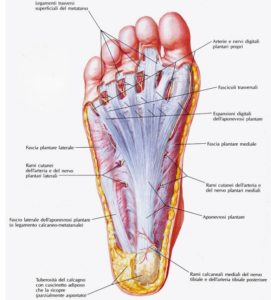
Cenni anatomici
Il ginocchio è l’articolazione intermedia dell’arto inferiore, per le sue caratteristiche possiede un grado di libertà( movimento di flessione/estensione) che permette all’estremità dell’arto di modificare la distanza del corpo dal suolo. L’articolazione è rivestita dalla capsula articolare, ed è composta da: il femore (situato superiormente), tibia (inferiormente) e rotula (anteriormente) che agisce come braccio di leva. La cartilagine articolare riveste le estremità ossee e ne previene il consumo da sfregamento. Attorno alla capsula, è presente la cosiddetta membrana sinoviale, che produce il liquido sinoviale; esso riduce le frizioni tra femore e tibia e facilita il movimento dei tendini e dei legamenti. Quest’ultimi sono indispensabili, perché consentono la flessione dell’arto inferiore (durante una camminata, una corsa ecc.) e forniscono stabilità all’articolazione. I menischi sono strutture fatte di cartilagine e garantiscono stabilità all’articolazione. Occupano la parte superiore della tibia e servono ad assorbire le sollecitazioni, che il femore e l’intero corpo esercitano sulla tibia stessa.
Cause più frequenti di danno articolare
Un attenta valutazione ortopedica ha permesso di tipizzare il ginocchio da operare; percorsi chirurgici specifici di ricostruzione sono stati preparati per trattare pazienti affetti da molteplici cause, le più comuni, che determinano un danno all’articolazione del ginocchio, sono:
- Osteoartrosi. Sono le artrosi più comuni, caratterizzate dalla degenerazione della cartilagine articolare. Per questo motivo, sono dette anche “artrosi da usura”. Il paziente, per lo più anziano, avverte dolore e difficoltà motorie.
- Artrite reumatoide. Si tratta di una malattia autoimmune che colpisce le articolazioni sinoviali, provocando uno stato infiammatorio duraturo e con esiti di rigidità e deformità articolare.
- Emofilia. Le continue lesioni sanguinolente (emartri) indeboliscono le articolazioni, le quali si irrigidiscono e diventano dolenti. I bersagli più colpiti sono le ginocchia e le caviglie.
Queste patologie determinano un danno articolare progressivo, pertanto inizialmente possono essere trattate conservativamente, ma alla lunga gli esiti portano all’operazione chirurgica.
Tra le altre cause, meno comuni troviamo: patologie metaboliche come la gotta, necrosi avascolare dovuta ad abuso di alcool; displasie o deformazioni congenite del capi ossei .
Chi si sottopone all’intervento?
L’indicazione alla chirurgia protesica di ginocchio è basata sul dolore di un paziente e sul suo grado di disabilità, non sull’età. Gli individui che si sottopongono maggiormente all’intervento di protesi al ginocchio, sono gli anziani di età compresa tra i 60 e gli 80 anni. Questi, d’altra parte, sono anche i soggetti più colpiti da osteoartrosi e artrite reumatoide. Non esiste un’età assoluta o limitazioni di peso per la chirurgia protesica del ginocchio anche se è bene ricordare che questi impianti non durano in eterno (in media 15 anni) e che il peso eccessivo può essere la causa di una minore longevità dell’impianto protesico. Quando una protesi fallisce perché si è usurata, dovrà essere sostituita; questo intervento detto di revisione della protesi di ginocchio è un intervento più complesso e più rischioso rispetto all’intervento di primo impianto.
Quali sono i benefici e obiettivi dell’intervento?
L’intervento di protesi di ginocchio mira al raggiungimento dei seguenti obiettivi e benefici:
- Riduzione del dolore
- Miglioramento della mobilità articolare
- Miglioramento delle capacità motorie dell’individuo operato
- Miglioramento sensibile della qualità della vita.
Più del 90 % delle persone sottoposte a protesi del ginocchio hanno sperimentato una notevole riduzione del dolore del ginocchio e un significativo miglioramento della capacità di eseguire attività comuni della vita quotidiana. Ma bisogna segnalare che la protesi del ginocchio non permetterà all’individuo di fare di più di quanto faceva prima di iniziare a soffrire di artrosi.
Con l’uso e l’attività normale, lo spaziatore di plastica di ogni protesi di ginocchio comincia a usurarsi. Un eccessiva attività o l’essere troppo pesanti può accelerare questa usura e può condurre all’intervento di revisione della protesi poiché si è mobilizzata o è diventata dolorosa.
Intervento
Una volta giunto al ricovero ospedaliero e svolto gli esami di routine (visita medica, ECG, esami sangue e urine , esami farmacologici) l’intervento di protesi d’anca si esegue, di solito, in anestesia generale. Tuttavia, è possibile anche optare per un’anestesia epidurale, in cui solo l’estremità inferiore del corpo è insensibile al dolore. Chi sceglie questa seconda opzione, non è comunque cosciente, poiché deve assumere dei forti sedativi.
La scelta del tipo di protesi da utilizzare spetta al chirurgo, il quale basa le sue considerazioni su i seguenti elementi:
- Età del paziente
- Patologia di base
- Peso corporeo
È possibile scegliere tra due tipi di protesi al ginocchio:
- Protesi totale
- Protesi parziale o monocompartimentale
La scelta dipende dalla gravità del danno articolare e dalla scelta dello specialista.
L’operazione può durare da una a tre ore e prevede tre momenti :
- Incisione in corrispondenza della rotula
- Rimozione delle estremità ossee degenerate di femore e tibia
- Sostituzione con articolazione artificiale
L’incisione si esegue dove risiede la rotula, la quale viene spostata da un lato, per avere maggiore accesso all’intero impianto articolare del ginocchio. Di seguito, si procede con la rimozione delle estremità consumate di tibia e femore e con la loro sostituzione con placche di metallo, queste ultime tendono a rispettare maggiormente la morfologia dei capi ossei per mantenere la stessa funzionalità biomeccanica dell’arto. In mezzo alle due placche, che sono incollate alle ossa con una sostanza chiamata “cemento”, si inserisce un elemento spaziatore in plastica che permette di evitare lo sfregamento diretto di femore e tibia.
Qualora la rotula fosse danneggiata, su quest’ultima, si applica una placca metallica nella parte interna.
Al termine della procedura, si richiude e si sutura l’incisione.
Complicanze
Il tasso di complicanze a seguito di protesi totale del ginocchio è basso. Complicazioni gravi, quali l’infezione del ginocchio, si verificano in meno del 2% dei pazienti. Le malattie croniche possono aumentare il rischio di complicanze. Anche se è raro, quando però si verificano, queste complicazioni possono prolungare o limitare il pieno recupero. Le più comuni sono:
- Infezioni
- Coaguli di sangue (trombi)
- Problemi d’impianto
- Danno ai legamenti,vascolare o nervoso
- Fratture ossee
- Rigidità articolare
- Dislocazione della rotula
- Reazioni allergiche.
Decorso post operatorio – prevenzione complicanze
Il decorso post operatorio inizierà per i primi giorni in ospedale per poi proseguire a domicilio. I punti base saranno questi:
Gestione del dolore. La gestione del dolore è una parte importante della vostra guarigione. La deambulazione e il movimento dell’anca inizierà subito dopo l’intervento chirurgico, appena si sente meno dolore, si inizierà a muoversi presto e questo aiuterà a riprendere le forze in modo più rapido.
Prevenzione dei coaguli di sangue (Trombosi Venosa Profonda -TVP-). Il chirurgo ortopedico può prescrivere uno o più misure per prevenire i coaguli di sangue e diminuire il gonfiore delle gambe. Questi possono includere calze elastiche vascolari a compressione graduale, e fluidificanti del sangue (eparina). Subito dopo l’intervento chirurgico saranno incoraggiati il movimento del piede e della caviglia per aumentare il flusso di sangue nei muscoli delle gambe e quindi per aiutare a prevenire il gonfiore delle gambe e la formazione di coaguli di sangue.
Fisioterapia. Esercizi di mobilizzazione dell’anca e del ginocchio e della caviglia saranno eseguiti fin dal giorno stesso dell’intervento chirurgico. La maggior parte dei pazienti inizierà a deambulare il giorno dopo l’intervento quando il drenaggio verrà rimosso. Un fisioterapista vi insegnerà esercizi specifici per rafforzare i glutei, la coscia e ripristinare il movimento del ginocchio. Particolare attenzione sarà rivolta alla ripresa della deambulazione per permettervi di recuperare il prima possibile le normali attività quotidiane subito dopo l’intervento chirurgico. La fisioterapia viene consigliata di essere proseguita a domicilio e nei vari centri di riabilitazione per un miglior recupero fisico.
Durante la convalescenza a casa sono consigliate di fare diverse modifiche che possono rendere più facile la deambulazione durante il recupero. I seguenti suggerimenti possono aiutarvi con le attività quotidiane:
- Barre di sicurezza o un corrimano sicuro nella vostra doccia o vasca da bagno;
- Corrimano sicuri lungo le scale;
- Una sedia stabile con un cuscino del sedile fermo (e una altezza di 45-50 cm);
- Un rialzo del water se si dispone di un WC basso;
- Un banco doccia stabile o una sedia per la doccia;
- Rimozione di tutti i tappeti e degli ostacoli;
- Uno spazio di vita temporaneo sullo stesso piano, perché fare le scale sarà più difficile durante la prima fase di recupero.
Riabilitazione
La riabilitazione è fondamentale per recuperare, nei tempi stabiliti, la piena mobilità articolare.
Essa comincia già dopo la dimissione dall’ospedale e consiste in un programma di esercizi da eseguire in palestra. In questa sede, il paziente deve affidarsi alle cure e ai consigli di un fisioterapista, il quale propone gli esercizi da svolgere e corregge eventuali errori di esecuzione.
La riabilitazione è un momento importante, non solo per il recupero fisico, ma anche per quello psicologico. La sensazione di dolore, patita all’inizio del percorso di recupero, può sconfortare il paziente, ma il sostegno, offerto dalle persone attorno a lui, può aiutarlo a superare tali difficoltà.
Bisogna curare ogni piccolo dettaglio, se si vuole recuperare al meglio. Pertanto, durante la fase di recupero andranno evitati movimenti bruschi e posizioni estreme.
- Evitare di ruotare il ginocchio
- Non accavallare le gambe
- Evitare di comprimere la ferita
- Non mettere un cuscino sotto il ginocchio, quando si dorme. C’è rischio di una flessione permanente del ginocchio
- Non inginocchiarsi
- Non sedersi su sedie troppo basse
Alcuni consigli
- Con le stampelle, salire le scale avanzando prima l’arto sano
- Con le stampelle, scendere le scale avanzando prima l’arto operato
- Scendere dal letto dalla parte dell’arto operato e a piè pari
- Entrare e uscire dall’auto a piè pari
Come abbiamo già detto l’intervento riabilitativo inizierà già dalla prima giornata post operatoria e ha tra i suoi primi obiettivi quello di intervenire principalmente sulla prevenzione delle complicanze, insieme a quelle del recupero della mobilità, forza e dell’autonomia del paziente. Oltre a istruire il paziente sui movimenti da evitare, si raccomanderà al paziente cosa fare possibilmente a letto e di ripetere questi esercizi più volte nell’arco della giornata autonomamente, secondo sempre la tolleranza al dolore:
- flesso-estensione della caviglia
- contrazione isometrica dei muscoli glutei
- flesso –estensione dell’articolazione dell’anca e di ginocchio
Sarà inoltre educato all’esecuzione delle seguenti attività motorie:
- passaggi posturali
- scendere dal letto
- camminare
- azione di igiene personale
Nei successivi 20 giorni gli obiettivi saranno:
- completa guarigione della ferita
- recupero dell’articolarità:
-esercizi di mobilizzazione passiva effettuata dal fisioterapista
-esercizi di auto-mobilizzazione assistita
-mantenimento di posture che influiscono sul recupero dell’articolarità
-esercizi di cauta mobilizzazione forzata da parte del fisioterapista
-esercizi di stretching articolare e muscolare.
- Recupero forza muscolare recupero forza muscolare:
-contrazioni isometriche di coscia in posizione supina ad arto esteso
-contrazioni isometriche di glutei in posizione supina ad arti estesi
-flessione della coscia
-estensione della coscia
-abduzione e adduzione della coscia
-contrazione dei muscoli addominali
-esercizi per i muscoli del comparto anteriore e posteriore della gamba
- Posizione supina: allungamento e rinforzo muscoli flessori, abduttori e adduttori
- Posizione decubito laterale : Rinforzo dei muscoli estensori, abduttori, adduttori e addominali che stabilizzano il tronco
- Posizione prona: Rinforzo dei muscoli estensori, abduttori e stabilizzatori dell’anca
- Posizione seduta: Rinforzo dei muscoli quadricipiti e flessori ginocchio
- Posizione quadrupedica: Rinforzo dei muscoli stabilizzatori del tronco e dei muscoli estensori, extrarotatori e intrarotatori dell’anca
- Stazione eretta: graduali esercizi di carico
- Esercizi di propriocezione
- Esercizi durante il cammino.
Possono essere proposte anche varie attività in differente tipologie:
- lavoro di gruppo in palestra per il recupero articolare e funzionale
- lavoro di gruppo per l’addestramento delle attività di vita quotidiana
- lavoro di gruppo in percorso indoor
- lavoro di gruppo in percorso outdoor.
Durante la fase di riabilitazione sono consigliate anche delle sedute di massoterapia e di linfodrenaggio. Utile se fosse disponibile una volta che la cicatrice sia ben suturata anche delle sedute di Idrokinesi terapia: la diminuzione del carico sulle articolazioni e la fluidità dei movimenti svolti in acqua rendono gli esercizi riabilitativi più semplici e controllabili, consentendo al paziente l’esecuzione di movimenti impensabili a secco.
La riabilitazione continua dalle 3 alle 8 settimane salvo complicanze elencate precedentemente.
SI procederà al carico progressivo , allo svezzamento delle stampelle e al ritorno graduale alle attività di vita quotidiana e allo sport.
Negli ultimi anni molti istituti utilizzano il protocollo di riabilitazione “Fast Track “in cui il soggetto viene già messo in piedi nel pomeriggio dell’intervento chirurgico ed inizia a deambulare con stampelle o girello, poiché una mobilizzazione precoce:
- riduce notevolmente il rischio di trombosi venosa profonda della gamba.
- permette di non abbassare in maniera catastrofica il livello funzionale e muscolare del’individuo, che deve, quindi, solo fare un “mantenimento” della sua capacità motoria e muscolare.
- libera dal catetere, fonte pericolosa di infezioni. A livello psicologico, andare in bagno in modo autonomo lo rende indipendente.
- alza il tono umorale dell’individuo, che quindi si sentirà maggiormente coinvolto e motivato. E avrà risultati migliori.
- riduce i tempi di degenza ospedaliera. Perché essere in Ospedale può da un lato tranquillizzare il soggetto, ma dall’altro può essere fonte di contagio infettivo, fonte di disturbi del sonno e fonte di problematiche depressive.
- Può essere pericoloso nell’anziano? Assolutamente NO. Il tasso di complicanze risulta notevolmente più basso rispetto al protocollo classico.
Domande frequenti :
Attività Dopo quanto si può riprendere a ?
- Guidare : 4-6 settimane dopo l’operazione. È bene astenersi dalla guida, se non si è ancora in grado di piegare liberamente il ginocchio. Il paziente può incontrare delle difficoltà a entrare e uscire dall’auto. Una soluzione può essere quella di sedersi e girarsi sul sedile con le gambe parallele.
- Lavoro : 6-12 settimane dopo l’operazione .I tempi dipendono dal tipo di lavoro. Se sedentario, la ripresa richiede, ovviamente, meno tempo.
- Vita sessuale : 6-8 settimane dopo l’operazione .È meglio aspettare il consulto del medico curante.
- Sport : 12-16 settimane ,a seconda del tipo di attività ,consigliati sport non da contatto e a basso impatto .
A cura di:
Luigi Lanfranchi
- Fisioterapista