Gomito e tennista: lesione del legamento collaterale ulnare
Gomito e tennista
Durante una partita di tennis le forze generate a livello della spalla e del gomito, i colpi ripetuti centinaia di volte, l’elevata velocità e l’utilizzo della racchetta rischiano di sovraccaricare le articolazioni dei giocatori. Durante un colpo da tennis, un’enorme quantità di forza viene trasmessa a livello dell’articolazione del gomito e la natura intrinseca dello sport crea un valgo dinamico e di conseguenza un sovraccarico a livello del gomito. Non a caso, è stato riportato che dal 40 al 50% dei giocatori di tennis sviluppano sintomi a livello del gomito durante la loro carriera.
Principali infortuni a livello del gomito e fattori di rischio

Biomeccanica del gomito
La congruità articolare, il compartimento capsulo legamentoso ed un controllo dinamico della muscolatura ben bilanciato sono i tre principali fattori che contribuiscono al mantenimento della normale stabilità dell’articolazione del gomito
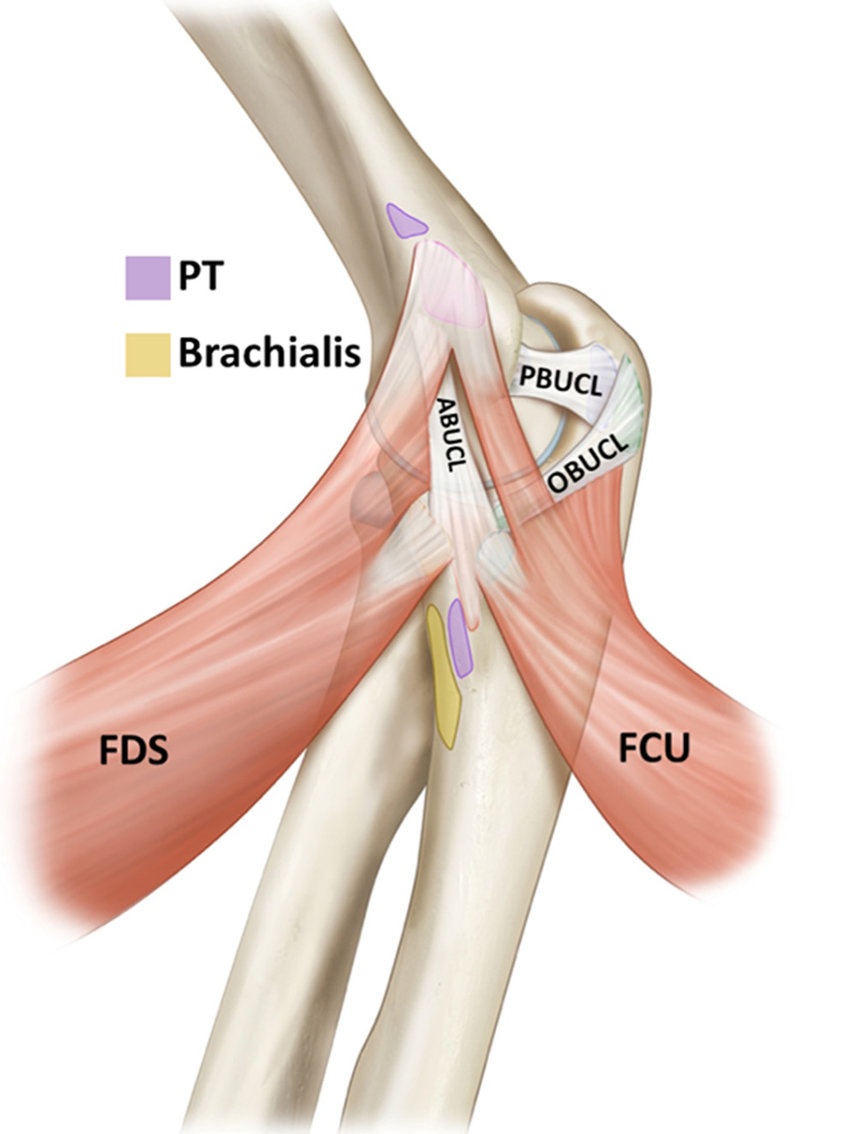
I capi ossei articolari forniscono stabilità primaria con un angolo di flessione inferiore a 20 ° o superiore a 120 °. L’anatomia relativamente complessa del legamento collaterale ulnare (UCL) agisce come stabilizzatore statico primario dello stress valgo, fornendo la massima stabilità a 60 ° di flessione
Tuttavia, i tendini flessori dell’avambraccio forniscono un’importante stabilità dinamica al gomito, in particolare il flessore ulnare del carpo ed il flessore superficiale delle dita, entrambi dotati di un’intima relazione anatomica con le fibre del legamento collaterale ulnare.
LEGGI QUESTO ARTICOLO
se vuoi sapere quali distretti sono maggiormente soggetti ad infortunio nel tennista
Instabilità mediale di gomito
L’insufficienza del legamento collaterale ulnare del gomito (UCL) è un fenomeno ben noto che colpisce comunemente gli atleti overhead ed è stato ampiamente riportato anche nei lanciatori di baseball e nei lanciatori di giavellotto.
Il legamento collaterale ulnare del gomito è un complesso funzionale che comprende il legamento obliquo anteriore, il legamento obliquo posteriore e la banda trasversale. Il legamento obliquo anteriore rappresenta il vincolo più importante dei tessuti molli all’instabilità valgo del gomito da 20 a 120 ° di flessione.
È stato ampiamente accettato che i fasci anteriori e posteriori del legamento collaterale ulnare mediale (MUCL) si stringano rispettivamente durante il movimento di flesso – estensione, con il fascio anteriore che è teso durante l’estensione del gomito e il fascio posteriore teso durante la flessione. Il fascio trasversale unisce i fasci anteriori e posteriori, ma la sua funzione non è chiaramente definita.
Il PRP nelle lesioni legamentose di gomito nel tennista
Il Platelet-Rich Plasma, plasma arricchito in piastrine comunemente indicato con l’acronimo P.R.P., è un prodotto di derivazione ematica studiato da numerosi anni in diverse branche della medicina, il cui razionale d’uso risiede nel fatto che le piastrine, di cui è ricco il P.R.P., rilasciano numerose sostanze che promuovono la riparazione tissutale e influenzano il comportamento di altre cellule modulando l’infiammazione e la neoformazione di vasi sanguigni.
Il PRP ha dimostrato la sua efficacia nel trattamento delle lesioni parziali del legamento collaterale ulnare (UCL) del gomito in atleti che praticano sport di lancio, ma non è ancora noto il suo ruolo nelle lesioni complete.
Uno studio condotto in Giappone ha voluto valutare l’efficacia del trattamento con PRP nelle lesioni complete e parziali dell’UCL. Nello studio è stato ipotizzato che l’infiltrazione con PRP nel legamento collaterale ulnare (UCL) lesionato possa promuovere la guarigione di lesioni parziali e totali.
Sono stati inclusi nello studio 34 giocatori di baseball con lesione dell’UCL parziali o complete confermate da imaging con risonanza magnetica (MRI) e resistenti alla terapia conservativa basata su riposo (più di due mesi) e terapia fisica. È stata eseguita l’infiltrazione con PRP sotto guida ecografica utilizzando un ago calibro 18.
Come misure di outcomes è stata utilizzata la scala analogica visiva (VAS), la DASH e le misurazioni dello spazio articolare ulno-omerale con lo stress in valgo, effettuate prima della procedura e sei mesi dopo.
Risultati: 26 di 30 atleti sono stati in grado di tornare allo sport con un livello pre-infortunio di gioco entro sei mesi dalla procedura, in un tempo medio di 12,4 settimane. 4 soggetti hanno avuto bisogno di un trattamento chirurgico per l’insufficienza persistente dell’UCL.
Il follow-up medio è stato di 54,2 settimane. I punteggi medi di VAS e DASH sono migliorati da 53,5 a 17,2 e da 81,7 a 24,2, rispettivamente. L’apertura dello spazio articolare ulno-omerale medio con stress in valgo è diminuita da 3,81 mm a 3,45 mm. L’analisi dei sottogruppi per localizzazione della lesione ha rivelato che il punteggio medio di VAS è migliorato da 48,2 a 8,6 e da 64,0 a 34,5 rispettivamente nelle lesioni prossimali e distali.
Il punteggio medio della DASH è migliorato da 83,8 a 17,8 e da 77,5 a 36,7 rispettivamente nelle lesioni prossimali e distali. L’apertura ulno-omerale con stress in valgo è diminuita rispettivamente da 3,64 a 3,21 mm e da 4,14 a 3,92 mm nelle lesioni prossimali e distali.
C’è stato un caso con una lesione prossimale che ha richiesto la gestione chirurgica per fallimento del trattamento, mentre ci sono stati tre casi che hanno necessitato di intervento chirurgico in questo caso con lesioni distali.
Conclusione: L’iniezione di PRP ecoguidata può essere un’opzione di trattamento efficace per lesioni dell’UCL sia parziali che totali, specialmente le lesioni prossimali. L’uso di questa tecnica può consentire a più atleti di evitare un intervento chirurgico e consentire loro di tornare a giocare più velocemente
- Fisioterapista
- Orthopaedic Manipulative Physical Therapist (OMPT)
- Assistente alla Didattica Università di Roma “Tor Vergata”, Master in Terapia Manuale Applicata alla Fisioterapia
- Specializzato nella Riabilitazione dei Disordini Muscoloscheletrici di Spalla, Gomito e Mano
- Membro del gruppo di ricerca scientifica G.E.R.I.C.O (Generic Elbow Rehabilitation and Integrated Orthopaedic Collaboration)

- Fisioterapista e scienze motorie
- Sport Physical Therapist (SPT)
- Fisioterapista esperto In Terapia Manuale nelle cefalee, emicrania
- Fisioterapista dei disturbi dell’articolazione Temporo – Mandibolare
- Fisioterapista dei Disturbi Vestibolari
- Fisioterapista specializzato nella problematiche della Colonna Vertebrale
- Fisioterapia ecoguidata